Киста Бейкера. Избавиться или научиться с ней жить
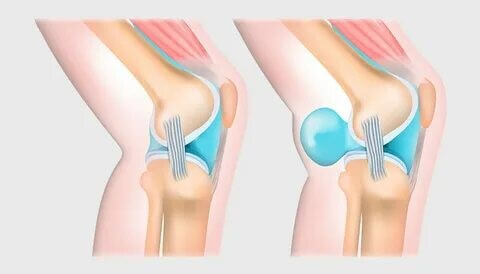
Киста Бейкера (киста Беккера/КБ)* – это новообразование в подколенной ямке, которое возникает вследствие вытекания синовиальной жидкости, заполняющей полость сустава. КБ представляет собой жидкостное образование в подколенной ямке, которое при помощи клапана соединено с коленным суставом. Синовиальная киста коленного сустава всегда локализуется в толще мышечного пласта подколенной области (между полуперепончатой и икроножной мышцами). Киста Бейкера может бессимптомно развиваться годами.
Лечением данного заболевания занимается: травматолог-ортопед.
О заболевании
В основе заболевания – клапанный механизм, который предполагает проникновение жидкости из сустава в кисту, причем обратный ток выпота невозможен. Считается, что однонаправленный ток жидкости связан со сдавлением отверстия самой кистой, сухожильными пучками мышц, а также наличие дубликатуры (удвоения) суставной капсулы, которая выполняет роль заслонки.
Грыжа Беккера может самостоятельно разрешиться, но часто имеет острое течение. Вместе с тем, при развитии упорного воспаления синовиальной оболочки заболевание трансформируется в хроническую форму. Частичное всасывание выпота создает условия для сгущения, что в последующем делает невозможным полную эвакуацию жидкости. Длительное существование кистозного образования могут образовываться соединительнотканные тяжи и кисты-отсевы.
Одним из опасных последствий кисты, которое связано с быстрым поступлением выпота, является разрыв синовиальной грыжи. В этом случае синовиальная жидкость распространяется между фасциями голени, покрывающими мышечные пласты. При разрыве синовиальной кисты подколенной области появляются яркие клинические признаки заболевания – отек голени, интенсивные боли распирающего характера. После того, как киста прорывается, в подколенной ямке перестает определяться мягко–эластическое образованием.
Диагностика кисты Бейкера базируется на результатах ультразвукового сканирования. В сложных клинических случаях проводится компьютерная (КТ) или магнитно-резонансная томография (МРТ).
Радикальным методом хирургического лечения является операция. Она направлена на прекращение однонаправленного тока синовиальной жидкости.
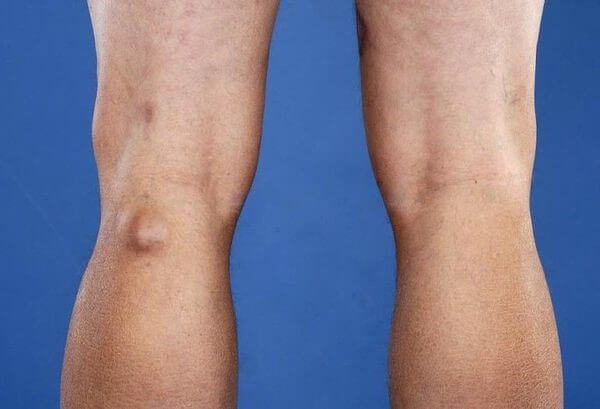
Что значит киста Бейкера с клинической точки зрения? Чаще всего это состояние в отсутствие осложнений протекает бессимптомно. Если киста имеет средние или большие размеры, то она становится заметной при осмотре и доступной для пальпации. Киста определяется как продольно–овальное образование плотной эластической консистенции во внутренних отделах подколенной области.
Крупные кисты ограничивают сгибание в коленном суставе. На этом этапе у человека появляются дискомфорт и боли в заднем отделе колена, которые усиливают при выполнении физических упражнений. Иногда клинические проявления заболевания характеризуются болями в икрах и нарушением чувствительной иннервации заднего отдела голени, причем эти симптомы кисты Бейкера становятся особенно выраженными после продолжительной ходьбы или движения по лестнице.
* Уильям Морант Бейкер – британский хирург, который в XIX веке занимался коленными кистами, установил связь доброкачественного образования, заполненного синовиальной жидкостью (названа его именем), с артрозом и травмами коленного сустава.
Симптомы
Кисты Бейкера (КБ) могут проявляться по–разному, встречаются и бессимптомные формы. По данным медицинских исследований, около 40–50% КБ не имеют проявлений. Такие новообразования обнаруживаются случайно во время обследований. Они не влияют на повседневную жизнь пациентов, не вызывают неудобств.
Однако нередко опухолевидное образование под коленом проявляется:
- отеком подколенной ямки – он может увеличиваться или уменьшаться при физической активности, изменении положения тела;
- болью в ноге разной интенсивности – она может возникать в покое или при нагрузках, особенно при сгибании и разгибании колена;
- скованностью, уменьшением диапазона движений в колене.
Когда колено согнуто – КБ мягкая, в разогнутом положении – твердая. Этим она отличается от опухоли мягких тканей, расширения (аневризмы) подколенной артерии, гематом и других схожих с ней болезней.
Киста ноги подколенной области чаще всего является вторичной патологией, которая развивается в ответ на длительное раздражение синовии сустава при заболевании.
Причины
Уже более 120 лет ученые спорят о причинах появления КБ. Сошлись в одном: это синовиальная киста. Она может возникать как осложнение травм колена, так и без каких-либо повреждений. Трудности в установлении причины возникают из-за сложной анатомии колена: почти везде, где крепятся мышцы колена, есть синовиальные сумки.
Идиопатическая КБ возникает без видимых причин и не связана с травмой или болезнями суставов. Ученые еще не выяснили, что именно способствует ее образованию. Предполагают, что определенную роль играют генетическая предрасположенность или анатомические особенности. Идиопатические формы чаще выявляют у детей и подростков 10–16 лет, что может подтверждать теорию о появлении патологии при диспропорции роста.
Обычно киста возникает на фоне других проблем:
- Артроз и остеоартрит – распространенные заболевания.
- Ревматоидный артрит – аутоиммунная патология.
- Травмы коленей, разрывы связок, повреждения мениска.
- Бурсит – воспаление бурсы.
- Подагра (отложение уратов).
Факторы риска патологии – зрелый возраст, перенесенные операции, инфекции. Запись на прием к врачу и полное обследование, шаги без которых невозможно поставить точный диагноз и определить лечебный план. Учитывая возможные заболевания коленных суставов, важно установить связь между причиной и следствием.
Диагностика
Полное обследование при появлении опухоли под коленом необходимо для разработки адекватного плана лечения. Основные методы диагностики КБ:
- Осмотр и пальпация коленного сустава. Доктор оценивает, есть ли отек в подколенной ямке и определяет, вызывает ли прикосновение боль, нормальная ли подвижность колена.
- УЗИ (ультразвуковое исследование) – простой и неинвазивный метод использует звуковые волны для визуализации суставных структур и расположенных рядом тканей. По УЗИ выявляют кисту, определяют ее размер и содержимое.
- МРТ (магнитно-резонансная томография) – дает подробное изображение структур колена.
- Рентгенография – помогает исключить другие заболевания: травмы, остеоартрит, артроз, показывает изменения в костной ткани.
- Артроскопия – обследование колена артроскопом, который вводится через небольшой разрез. Одновременно есть возможности провести хирургическое лечение. Это малоинвазивная процедура.
- МРТ – золотой стандарт для подтверждения диагноза, выяснения причин и диагностики осложнений. Однако из-за высокой цены исследования при первом обращении пациента чаще прибегают к УЗИ.
Лечение
Подколенные кисты лечат ортопеды-травматологи. Редко КБ может уменьшаться или полностью исчезать сама по себе. Подколенные новообразования малых размеров наблюдают. При их увеличении, появлении боли назначают физиотерапию и медикаментозное лечение. При тяжелых формах проводят операцию по удалению.
Консервативные методы
После полного обследования врач может назначить следующие меры помощи:
- Лекарства – противовоспалительные средства для обезболивания и уменьшения отека.
- Физиотерапевтические процедуры и упражнения для восстановления подвижности, укрепления мышц, уменьшения дискомфорта в конечности.
Особенно хороший эффект показали такие методы, как:
- лазерная терапия;
- УВЧ;
- фонофорез;
- импульсное электромагнитное поле;
- озонотерапия;
- магнитно-резонансная терапия.
Ношение эластичного бинта или компрессионного трикотажа помогает снизить отечность. Уменьшают нагрузку на сустав – надколенники и специальные бандажи. Эластичный фиксирующий бандаж врачи рекомендуют носить во время лечения постоянно, благо сейчас в производстве защитных приспособлений используются самые современные ткани, обладающие гипоаллергенным и стабилизирующим эффектом. Иногда приходится прибегать к костылю, чтобы уменьшить давление на пораженную ногу.
Пункцию и инъекцию кортикостероидов. При больших размерах, сильном отеке опухоль пунктируют, чтобы извлечь содержимое и уменьшить давление на ткани. Процедура выполняется под контролем ультразвука для точности. Введение кортикостероидов в полость кисты или в сустав снижает воспаление, облегчает симптомы.
Хирургические методы
Когда консервативные методы не приносят результатов или образование продолжает увеличиваться, может потребоваться операция. Так как у 95% пациентов подколенная опухоль связана с патологией сустава, то хирургическое лечение направлено на устранение проблем внутри него. Одновременно проводят коррекцию клапанного аппарата, который пропускает синовиальную жидкость.
- Хирургическое удаление открытым способом через разрез проводится при сдавлении нервов, в других сложных случаях. Врачи удаляют кисту и устраняют причины ее образования, если это возможно.
- Артроскопия – лечение проводится под контролем артроскопа через небольшой прокол/надрез.
- Синовэктомия – удаление синовиальной оболочки, если она сильно поражена, для восстановления нормального функционирования коленного сустава.
Артроскопическое вмешательство при обоснованности лучше открытой операции. Это менее травматичная процедура с меньшими рисками и сокращенным периодом реабилитации. Она помогает исправить внутрисуставные проблемы и воздействовать на саму кисту.
Осложнения
КБ, хоть и редко, но может приводить к различным осложнениям. Основные из них:
- Разрыв кисты.
- Инфицирование. При разрывах, повреждениях кист, микробы могут попасть внутрь.
Симптомы инфекции:
- острые боли;
- покраснение и повышение температуры кожи;
- отек.
- Сдавление сосудов и нервов. Компрессия подколенной артерии ведет к ишемии (недостаточному кровоснабжению) ноги, что проявляется болью, хромотой, изменением цвета кожи. Давление на подколенные нервы вызывает компрессионные невропатии. Их признаки – онемение, покалывание и слабость в конечностях. Невропатия может ухудшить функциональность мышц, нарушить чувствительность кожи.
- Синдром компартмента – состояние, возникающее в результате увеличения давления в ограниченном пространстве, при КБ это мышца ноги. Симптомы синдрома:
- интенсивные боли, которые не проходят даже в состоянии покоя;
- напряжение мышц;
- уменьшение чувствительности, слабость.
На фоне сдавления сосудов может возникнуть тромбоз глубоких вен. Это опасное состояние. Образование тромба сопровождается отеком ноги, болью, которая усиливается при движении, изменением цвета кожи. Нежелательных последствий можно избежать, если регулярно приходить на осмотр к ортопеду и следить за изменениями в своем состоянии.
Профилактика
Профилактика возникновения подколенных кист показана пациентам с заболеваниями колена, и особенно тем, кто находится на реабилитации после лечения КБ. Предупредить возникновение кисты Бейкера (Беккера) помогут следующие меры:
- Умеренные физические нагрузки: они укрепят мышцы и связки. Выбирайте занятия, которые не перегружают колени – плавание, йогу.
- Правильная техника выполнения упражнений, разминка перед нагрузками.
- Контроль веса.
- Осторожность при занятиях спортом, в повседневной жизни, чтобы избежать травм. Используйте защиту для коленей, особенно при активных видах спорта.
- Сбалансированный рацион с достаточным количеством минералов и витаминов.
Во время реабилитационного периода профилактические меры предотвратят рецидивы и ускорят восстановление функции колена
Ограничьте активность. В первое время избегайте длительных пеших прогулок, интенсивных нагрузок на суставы.
- Используйте трость для поддержки при ходьбе. Это снизит нагрузку на колено. поможет избежать падений.
- Замените бег на ходьбу, особенно полезно ходить назад. Это укрепляет подколенные сухожилия и улучшает баланс.
- Дозируйте активность. Ходите недолго, чередуя с отдыхом.
- Занимайтесь физкультурой в воде. Занятия в бассейне снимают нагрузку с суставов, расслабляют мышцы.
- Избегайте длительного сидения на корточках. Это положение создает дополнительное давление на колени.
- Используйте перила для поддержки при подъеме и спуске по лестнице.
- Когда сидите дома, старайтесь приподнимать ноги на журнальный столик или другую поверхность. Это улучшает кровообращение и снижает отечность.
- Не поднимайте и не носите тяжести. Обеспечьте здоровый ортопедический режим. Используйте правильно подобранные ортопедические изделия *.
! лучший фиксатор коленного сустава:
- Подобран после обследования и консультации с врачом.
- Изготовлен из высококачественных материалов и правильной конструкции, обеспечивающий долговечность и эффективность.
- Имеет регистрационное удостоверение МЗ РБ, подтверждающее качество изделия.
- Правильно подобран по размеру (фиксатор надежно фиксирует коленный сустав в нужном положении, не сползает, не травмируют кожный покров, не нарушает кровообращение).
- Не используется при наличии противопоказаний (острые гнойные воспалительные заболевания, опухолевые заболевания в области применения ортеза, индивидуальная непереносимость материалов, повреждения и заболевания кожи в области применения изделия).