hallux valgus. Проблема большого пальца стопы.
Hallux Valgus большого пальца на медицинском языке в просторечье называется «косточка» или «шишка». Это распространённая деформация, которая с возрастом встречается всё чаще и чаще:
- с 16 до 30 лет «косточка» появляется у 1-3% людей;
- в возрасте 31-60 лет – у 9%;
- а после 60 лет – у 16%.
Вы знаете, на самом-то деле «косточка» не растёт. Шишка на большом пальце – это не нарост или отложение солей, а деформация сустава, которая и образует «косточку» у основания большого пальца.
Давайте разберёмся, какие изменения происходят в стопе и образуют «шишку» или «косточку» и почему она в 10 раз чаще бывает у женщин?
Халюс вальгус (Hallux Valgus) или вальгусная деформация пальца стопы является одним из наиболее часто встречаемых ортопедических заболеваний. На его долю приходится порядка 70% всех ортопедических патологий. При этом она не только провоцирует образование косметического дефекта, но и обуславливает нарушение анатомии всей стопы, что приводит к нарушению ходьбы, появлению болей и существенно снижает качество жизни человека. В наиболее тяжёлых ситуациях больные теряют способность самостоятельно передвигаться даже в ортопедической обуви, что вызывает не только физический, но и выраженный психологический дискомфорт. Поэтому важно не только своевременно обнаружить Hallux Valgus у взрослых, но и провести лечение. При этом нужно быть готовым к тому, что единственным эффективным способом исправить ситуацию является операция.
Почему возникает такая деформация?
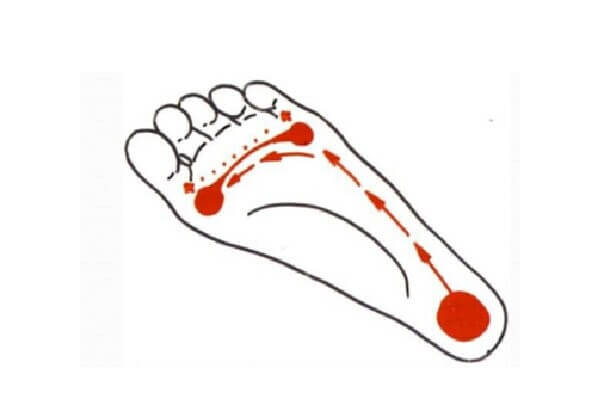
В норме при ходьбе у человека на I головку первой плюсневой кости и первый палец приходится 50% нагрузки. Первый палец также несёт нагрузку при заднем толчке, то есть когда нога отрывается от поверхности.
Красным цветом отображаются наиболее активные зоны нагрузки на стопу.
«Косточка» или «шишка» у основания первого пальца появляется из-за слабости мышц и связок стопы, которые перестают удерживать поперечный свод в нужном положении. В результате поперечный свод становится плоским и при ходьбе происходит перегрузка тех зон стопы, которые в норме не должны нести опорную нагрузку.
Под действием избыточного давления происходит смещение первой плюсневой кости внутрь, а первого пальца – наружу. Как итог – образование выпирающей косточки на ноге. Головка первой плюсневой кости теряет свою опорность, перегружаются головки 2-4 плюсневых костей, что является причиной образования натоптышей под пальцами.
Причин, которые ведут к поперечному плоскостопию и развитию Hallux Valgus, много.
Но, в основном, развитие болезни провоцируют факторы риска, которые чаще присутствуют в жизни женщин:
- изменение гормонального фона* – физиологическое (беременность, роды, кормление грудью, климакс) и патологическое (дисбаланс уровня гормонов);
* С возрастом яичники женщин начинают продуцировать эстрогены в меньших количествах. Эти гормоны участвуют в синтезе коллагена – основного компонента соединительной ткани, из которой образована капсульно-связочная система. При снижении уровня эстрогенов уменьшается выработка коллагена, связки становятся менее прочными, что приводит к ослаблению фиксации плюснефалангового сустава.
- длительные статические нагрузки – работа на ногах (продавец, учитель, врач, фармацевт, официант, повар и т.д.);
- неправильная обувь – длительное хождение в узкой обуви, на высоких каблуках*;
* Основным фактором развития патологии является продолжительное ношение неудобной обуви, особенно узкой и с каблуком выше 3–4 см. Это вызывает неравномерное распределение нагрузки на стопу, разрушение соединительной ткани и ослабление связок. При длительном ношении такой обуви передний отдел стопы распластывается, что приводит к развитию поперечного плоскостопия.
- повышенная масса тела (возникает вследствие беременности, хронического стресса, несбалансированного питания, гормональных сбоев). Также замечено, что Hallux Valgus чаще всего наблюдается у женщин, чьи матери страдали от этого заболевания.
Как распознать развитие «косточки»?
Под действием вышеперечисленных факторов происходит уменьшение и уплощение как продольного, так и поперечного сводов стопы.
Hallux Valgus сопровождается нарушением кровообращения в области поражения. Это чревато развитием остеопороза, то есть снижением плотности костей с повышением риска их переломов. Кроме того, заболевание может осложняться уплощением головки плюсневой кости, врастанием ногтя и развитием остеохондроза и деформаций позвоночника, так как из-за нарушений анатомии стопы нагрузка на позвоночник распределяется неправильно. В результате возникают дегенеративно-дистрофические изменения в межпозвоночных дисках, что может стать причиной образования протрузий и межпозвоночных грыж.
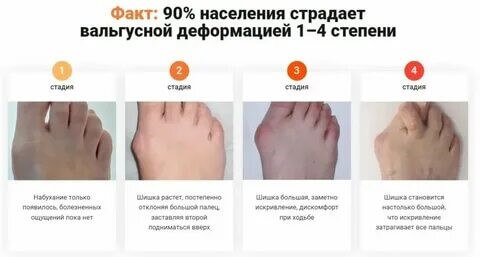
Первым признаком того, что в стопе начался процесс уплощения, становится необходимость выбора более широкой обуви. Например, весной вы легко надевали любимые туфли, а осенью они неожиданно стали тесными.
Также ноги начинают быстро уставать, болеть, становится сложно ходить на большие расстояния. На подошвах часто образуются мозоли и натоптыши. Это первая стадия развития деформации первого пальца стопы. В этот период из-за ослабления связок и перерастяжения мышц начинает смещаться внутрь первая плюсневая кость, а большой палец немного отклоняется кнаружи.
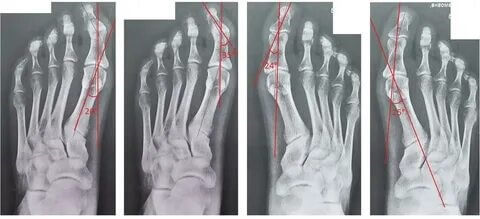
В течение Hallux Valgus выделяют три степени на основании величины межплюсневого угла, образованного первой и второй плюсневыми костями, и угла отклонения большого пальца от центральной оси плюсневой кости. Их рассчитывают на основании рентгеновских снимков:
- 1 степень – угол отклонения большого пальца менее 25°, межплюсневый угол менее 12°;
- 2 степень – угол отклонения 25-35°, межплюсневый угол 12-18°;
- 3 степень – угол отклонения более 35°, межплюсневый угол более 18°.
При появлении признаков вальгусной деформации большого пальца стопы следует обращаться к ортопеду. Врач осматривает обе ноги, оценивает боли, распластанность переднего отдела стопы, деформацию большого пальца, наличие покраснений и отёков. Для уточнения диагноза назначаются исследования:
- рентгенография – снимки в двух проекциях для расчёта углов;
- плантография – снимок отпечатков подошвенных частей обеих стоп;
- КТ и МРТ – при необходимости уточнения изменений в костях и мягких тканях.
Рекомендуется переход на удобную обувь и ортопедические стельки, а также выполнение упражнений для укрепления мышц. Важно использовать стельки «по диагнозу». Следует избегать длительного стояния и ходьбы. Возможна коррекция с помощью вальгусной шарнирной шины – специального фиксатора, удерживающего сустав в правильном положении.
Назначаются препараты для снятия боли (НПВС), согревающие мази. При отсутствии воспаления могут применяться физиотерапевтические процедуры:
- индуктотермия;
- фонофорез с гидрокортизоном;
- озокерит;
- электрофорез с новокаином.
Пациентам с лишним весом рекомендуется консультация диетолога или самостоятельное снижение массы тела.
При решении радикально бороться с Hallux Valgus методика операции подбирается индивидуально, учитываются:
- степень деформации;
- изменения сустава;
- форма и размер плюсневой кости.
Если вовремя обратить внимание на проблему, развитие деформации можно приостановить. На этом этапе необходимо:
- носить обувь на каблуке 2-5 см (оптимально – 4 см);
- применять ортопедические стельки для восстановления биомеханики стопы;
- делать упражнения для укрепления мышц стопы;
- поддерживать общее здоровье и активность (ЗОЖ).
Если не лечить заболевание, оно перейдёт во вторую стадию: деформация усилится, появится воспаление, боль станет выраженной, а «косточка» увеличится.
На третьей и четвёртой стадиях избавиться от боли без операции невозможно. Боль становится постоянной, пальцы деформируются, походка нарушается, появляется хромота.
Hallux Valgus на рентгеновском снимке
Консервативное лечение направлено на снятие симптомов и замедление прогрессирования, но не устраняет уже сформировавшуюся деформацию.
Можно ли избежать операции при Hallux Valgus?
Избежать операции можно, если строго соблюдать рекомендации врача, носить ортопедическую обувь и стельки, выполнять упражнения, поддерживать активный образ жизни и, при необходимости, использовать медикаменты для снятия боли и воспаления.
Можно ли вылечить Hallux Valgus?
Развитие деформации можно затормозить, улучшить состояние мышц и связок, но вернуть сустав без хирургии невозможно. Чем раньше начать лечение, тем дольше удастся избежать операции.
Один из современных консервативных методов – ортезирование большого пальца и использование ортопедических стелек. Они особенно эффективны при 1–2 стадиях заболевания.
Российским производителем ООО «Орто.Ник» разработаны уникальные ортопедические стельки арт. 108 и арт. 69 «Victory-Antishock»:
- крупный метатарзальный валик поддерживает поперечный свод и восстанавливает амортизацию;
- жёсткий каркас из устойчивого к деформации материала поддерживает стопу в правильном положении.
В итоге приостанавливается развитие «косточки», уменьшается боль и возвращается возможность активно двигаться.